
정 의 달
대구가톨릭대학병원 내분비대사내과
부갑상선질환의 진단과 치료
부갑상선질환은 크게 부갑상선기능이상과 부갑상선종양으로 나눌 수 있다. 부갑상선기능이상은 부갑상선기능항진증과 부갑상선기능저하증으로 나누어지며, 부갑상선종양은 양성종양이 대부분이며, 드물게 악성종양이 발생할 수 있다. 부갑상선질환은 동양인보다 서양인에서 많이 발생한다. 이는 인종적인 차이와 더불어, 여러 유전자 이상이 관여할 것으로 생각된다. 본고에서는 흔히 볼 수 있는 질환은 아니지만, 가끔씩 접하게 되는 부갑상선질환에 대해 간략하게 정리해 보고자 한다.
부갑상선기능항진증
1. 서론
원발성 부갑상선기능항진증(primary hyperparathyroidism, PHPT)은 1920년대에 처음으로 알려졌다. PHPT의 유병률은 0.1∼0.4%이며, 나이가 많을수록 증가하며, 50∼60대에서 가장 호발한다. 1970년대에 자동 혈청 칼슘 측정이 도입된 이후, PHPT의 유병률이 현저하게 증가하였다. PHPT는 여성에서 남성보다 더 호발하며, 경부방사선조사를 받은 경우 PHPT의 발생 위험이 높아진다.
2. 원인과 병리
PHPT는 3번째로 흔한 내분비질환이며, 외래에서 보게 되는 고칼슘혈증의 가장 흔한 원인이다. PHPT는 하나 이상의 부갑상선에 의한 부갑상선호르몬(parathyroid hormone, PTH) 과다생성에 의한 이차적인 고칼슘혈증으로 정의된다. 정상상태에서는 증가된 칼슘은 음성 되먹이기 기전에 의해 PTH의 합성이 억제된다.
그렇지만, PHPT에서는 칼슘의 음성 되먹이기 기전이 여러 원인에 의해 작동하지 않게 되고, 이로 인해 PTH가 증가하고, 혈청 칼슘이 증가하게 된다. 결과적으로 PTH의 합성이 증가하고, 이로 인해 신장에서 칼슘의 재흡수가 증가하고, 1,25(OH)2D3의 합성 증가, 소변 인 배출 증가, 골흡수 증가가 발생한다. 고칼슘혈증과 증가된 PTH를 보이는 환자에서, 만성 신질환, thiazide 이뇨제 사용, lithium 사용, familial hypocalciuric hyerpcalcemia (FHH)와 같은 질환을 감별해야 한다. PHPT의 대부분은 산발적으로 발생하지만, 약 5%에서는 가족력을 보인다. 대부분의 환자들(80~85%)은 단일 선종을 보이고, multigland disease는 10~15%, double 선종은 4~5%로 드물다. 부갑성선암은 PHPT를 보이는 환자의 1% 미만의 빈도를 보인다. PHPT와 관련된 가족성 질환은 다발성 내분비선종 I형, IIA형(Table 1), hyperparathyroidism-jaw tumor syndrome, neonatal severe PHPT가 있다.
3. 증상과 진단
혈청 칼슘 측정이 보편화된 이후, 80% 이상의 환자들이 무증상을 보이는 것으로 알려져 있다. 무증상의 환자들은 피로감, 근육통과 같은 비특이적인 증상을 호소하는 경우가 많다.
Nephrolithisis는 PHPT의 가장 흔한 증상으로 20%에서 나타난다. PTH 증가로 인해 골감소, 골다공증, 골절의 위험도 증가와 같은 골의 변화가 발생한다. 고혈압, 판막 석회화, 좌심실 비대, 심혈관질환의 사망률과 같은 심혈관 인자들이 PHPT와 관련이 있을 수 있다. PHPT의 진단은 생화학적 혈액검사에서 혈청 칼슘의 증가와 PTH의 상승으로 진단할 수 있다.
일부 환자에서는 정상칼슘혈증을 보이기도 한다. PHPT가 의심되는 모든 환자에서는 비타민 D 결핍을 배제하기 위해 비타민 D 검사를 시행해야 한다. FHH를 배제하기 위해 소변 칼슘 배출을 측정해야 한다. Bone densitometry는 고칼슘혈증의 골에 대한 영향을 보기 위해 검사하여야 한다.
4. 영상학적 검사
수술 전 비정상적인 부갑상선의 위치를 확인하는 것은 최소 침습적 부갑상선수술(minmal invasive parathyroid surgery, MIP)에 아주 중요하다. 가장 흔한 두 가지 영상학적 검사는 초음파와 99mTc-sestamibi scntigraphy이다. 초음파와 99mTc-sestamibi scntigraphy를 같이 사용하였을 때, 진단의 정확도가 증가한다. 경부초음파의 이점은 부갑상선과 함께 갑상선을 같이 검사할 수 있다는 점이다.
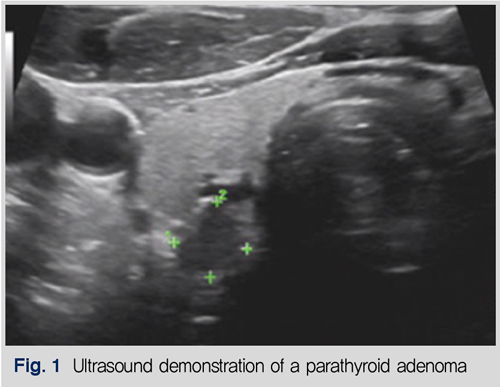
PHPT 환자의 18%에서 동시에 갑상선질환을 가지고 있고, 그중 2%는 악성을 보인다. 초음파에서 부갑상선 선종은 bean-shaped 혹은 oval appearance를 보이는 저에코, 균일한 고형성 종괴로 보인다(Fig. 1). 초음파에서 부갑상선 선종이 의심되는 경우, 종괴에 대해 세침흡인검사를 시행하고, 종괴에서 PTH를 측정하여 혈청 PTH보다 현저한 상승을 보이는 경우, 부갑상선 선종을 진단하는 데 유용할 수 있다.
5. IOPTH (intraoperative PTH)
PTH는 부갑상선에서 합성되는 84개의 아미노산으로 구성된 호르몬이다. IOPTH는 multiglandular disease를 발견하지 못해 발생하는 수술의 실패를 막기 위해서 부갑상선수술의 적절성을 평가하기 위해 사용된다. IOPTH를 측정함으로써 모든 과기능성 부갑성선이 제거되었을 때 PTH가 급격하게 변하기 때문에 수술 후 혈청 칼슘의 수치 변화를 예측할 수 있다.
6. 수술적 치료
전통적으로 부갑상선 선종을 제거하기 전 양측 경부 절제와 모든 부갑상선을 확인하는 수술이 행해져 왔다. 하지만, 수술 전 위치 확인을 위한 검사와 IOPTH가 발전함에 따라 minimally invasive procedure (MIP) 수술이 대부분의 나라에서 새로운 표준 수술로 자리 잡게 되었다. 절개 크기와 내시경에 따라 다양한 MIP 수술이 있다. 최근에 혈청 칼슘의 측정이 많아짐으로써 무증상의 PHPT 환자가 증가하는 추세인데, 무증상의 PHPT 환자의 수술 적응증은 아래와 같다(Table 2).

부갑상선기능저하증
A 58-year-old man is found on laboratory testing to have a serum calcium level of 6.0mg per deciliter(1.5mmol per liter)(normal range, 8.5 to 10.5mg per deciliter[2.1 to 2.6mmol per liter]), an albumin level of 3.9g per deciliter, and a phosphorus level of 6.0mg per deciliter(1.94mmol per liter)(normal range, 2.5 to 4.5mg per deciliter[0.81 to 1.45mmol per liter]). His medical history is notable only for long-standing hearing difficulties. He reports no history of neck surgery and no throat tightness, muscle cramps, paresthesias, or seizures. His father and sister, who are both deceased, had kidney disease.
On physical examination, both Chvostek’s and Trou- sseau’s signs are negative. His ionized calcuim level is 0.75mmol per liter(normal range, 1.10 to 1.32). How should his case be further evaluated and treated?
2008 NEJM
1. 임상적인 문제
알부민으로 교정한 전체 칼슘이나 이온화된 칼슘의 혈청 수치가 낮은 것으로 정의되는 저칼슘혈증은 흔히 임상에서 볼 수 있는 질환이며, 여러 가지 원인을 가지고 있다.
저칼슘혈증은 부적절한 PTH 분비 혹은 수용체 활성화, vitamin D의 불충분한 공급이나 수용체 활성화의 문제, 비정상적인 마그네슘 대사 등과 췌장염, 패혈증과 같은 상황에서 발생한다. 저칼슘혈증은 강직, 경련, 의식 변화, 심부전의 증상을 급격하게 유발할 수 있다. 저칼슘혈증의 유병 기간과 정도에 따라 임상 양상이 결정된다. 근육 경련, 마비, 경련과 같은 신경근육계 증상이 주로 나타나고, 뇌 기저핵의 석회화, 심장 기능의 이상 등을 초래할 수 있다.
2. 감별 진단
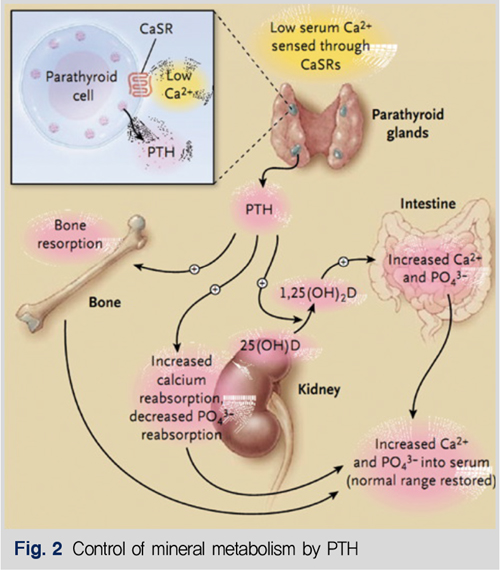
부갑상선기능저하증은 PTH 분비 부족으로 인해 저칼슘혈증을 유발한다. PTH는 골에서 칼슘을 유리하고, 신장에서 칼슘을 재흡수하고, 신장에서 1α-hydroxylase의 활성을 자극한다(Fig. 2).
부갑상선기능저하증은 선천적 혹은 후천적으로 발생한다. 후천적 부갑상선기능저하증은 부갑상선이 제거되었거나 영구적인 손상을 받은 경우 가장 흔히 발생한다. 수술 후 영구적인 부갑상선기능저하증의 정의는 다양하지만, 일반적으로 수술 후 6개월이 지난 후에도 PTH의 부족으로 정상칼슘혈증을 유지할 수 없는 경우로 받아들여진다.
부갑상선기능저하증은 갑상선전절제술 후 약 0.5∼6.6%의 발생 빈도를 보인다. 부갑상선의 분비능의 비축은 상당하기 때문에, 부갑상선기능저하증이 발생하려면 상당한 정도의 부갑상선 손상이 발생해야 한다. PTH를 유지하고, 칼슘 항상성을 유지하는 데는 정상인 하나의 부갑상선으로도 충분한 것으로 알려져 있다. 마그네슘 부족은 기능적인 부갑상선기능저하증을 유발함으로써 저칼슘혈증을 유발할 수 있다. 마그네슘은 PTH 분비와 PTH 수용체 활성화에 필수적이다.
3. 임상적인 평가
우선 저칼슘혈증의 원인을 알기 위해 환자의 병력을 세밀하게 살펴보아야 한다. 경부 수술의 과거력은 수술로 인해 부갑상선 기능이 저하될 수 있음을 시사한다. 저칼슘혈증의 가족력은 유전적인 요인을 시사한다. 다른 자가면역 내분비질환이 있는 경우 자가면역성 polyendocrine syndrome 1형을 의심해 보아야 한다.
면역 결핍과 다른 선천적인 결함은 DiGeorge 증후군을 시사하기도 한다. 이학적 검사는 Chvostek’s sign, Trousseau’s sign을 검사해서 신경근육계 이상에 대한 평가를 포함해야 한다. 혈액검사로는 전체 칼슘, 이온화 칼슘, 알부민, 인, 마그네슘, 크레아티닌, intact PTH, 25-hydoxyvitamin D를 측정해야 한다.
알부민으로 교정된 전체 칼슘의 계산은 아래와 같다.
Corrected total calcium = measured total calcium + 0.8(4.0 - serum albumin)
부갑상선기능저하증은 혈청 칼슘이 낮을 때 intact PTH가 정상이거나 부적절하게 낮을 때 저마그네슘혈증이 배제된 경우 진단할 수 있다. 부갑상선기능저하증에서 혈청 인은 대개 높거나, 높은 정상을 보인다. Pseudohypoparathyroidism은 부갑상선기능저하증과 유사한 혈액검사 소견(낮은 혈청 칼슘, 높은 혈청 인)을 보이지만, PTH가 높다. 25(OH) vitamin D의 측정은 저칼슘혈증의 원인으로 vitamin D 부족을 배제하기 위해 필수적이다. 소변 칼슘, 마그네슘, 24시간 소변 크레아티닌의 측정은 부갑상선기능저하증을 진단하는 데 도움이 될 수 있다.
Extracellular calcium-sensing 수용체에 activating mutation으로 인한 저칼슘혈증 환자인 경우, 크레아티닌으로 교정한 24시간 소변 칼슘 수치가 다른 부갑상선기능저하증보다 높은 것으로 알려져 있다.
4. 치료와 모니터링
치료의 목표는 저칼슘혈증으로 인한 증상을 조절하고, 합병증을 최소화하는 것이다. 저칼슘혈증 환자의 응급 치료는 증상의 심한 정도와 혈청 칼슘의 수치에 따라야 한다. 경련, 기관지 수축과 같은 심한 증상의 경우 혈청 칼슘이 7.0∼8.0mg/dL라도 정맥으로 칼슘을 투여하여야 한다.
만성적인 저칼슘혈증으로 인한 심부전 환자의 경우 부가적인 내과 치료가 이루어져야 한다. 정맥 칼슘 주사로 인한 혈청 칼슘 상승은 일시적이기 때문에, 증상을 완전하게 조절하고, 이온화 칼슘이 안정화되기 위해서는 연속적인 칼슘 주입이 이루어져야 한다. 경구 칼슘과 vitamin D 투여는 가능한 한 빨리 이루어져야 한다. 칼슘 정맥 주입은 경구 칼슘 조절에 따라 24∼48시간이 지난 후 감량을 해야 한다.
REFERENCES
1. Ahmad R, Hannond JM. Primary, secondary, and tertiary hyperparathyroidism. Otolaryngol Clin North Am 2004;37:701-13, vii-viii.
2. Sackett WR, Barraclough B, Reeve TS, Delbridge LW. Worldwide trends in the surgical treatment of primary hyperparathyroidism in the era of minimally invasive parathyroidectomy. Arch Surg 2002;137:1055-9.
3. Niederle BE, Schmidt G, Organ CH, Niederle B. Albert J and his surgeon: a historical reevaluation of the first parathyroidectomy. J Am Coll Surg 2006 ;202:181-90.
4. DeLellis RA, Mazzaglia P, Mangray S. Primary hyperparathyroidism: a current perspective. Arch Pathol Lab Med 2008;132:1251-62.
5. Rodgers SE, Lew JI, Sol?rzano CC. Primary hyperparathyroidism. Curr Opin Oncol 2008;20:52-8.
6. Fraser WD. Hyperparathyroidism. Lancet 2009;374:145-58.
7. Marx SJ. Hyperparathyroid and hypoparathyroid disorders. N Engl J Med 2000;343:1863-75.
8. Shoback D. Clinical practice. Hypoparathyroidism. N Engl J Med 2008;359:391-403.
출처: 디아트리트 VOL. 11 NO. 3 (p4250-4253)
- [동정]아주대병원 김장희 교수, 제19회 암 예방의 날 보건복지부 장관 표창 수상
- [인사]황덕기 인천성모병원 영상의학팀장, 대한방사선사협회 인천광역시회 회장 당선
- [동정]배현진 프로메디우스 대표, KIMES 2026 식약처 처장 표창 수상
- [동정]국립중앙의료원, ‘제19회 암 예방의 날’ 보건복지부장관 표창 수상
- [동정]고대 구로병원 허윤정 교수, 대한외과술기연구회 춘계학술대회서 ‘최우수상’ 수상
- [부음]정주환 스마일 이비인후과 원장 부친상
- [부음]황정한 상주성모병원 이사장 장인상
- [동정]유비케어, 김진태 대표 복지부 장관 표창 수상
- [인사]동남권원자력의학원, 정형외과 장효석 과장 초빙
- [동정]서울부민병원 박성철 센터장, 아시아태평양 경추연구학회 베스트 논문상 수상
- [인사]황덕기 인천성모병원 영상의학팀장, 대한방사선사협회 인천광역시회 회장 당선
- [인사]동남권원자력의학원, 정형외과 장효석 과장 초빙
- [인사]대원제약 정기 승진 인사 (3/1)
- [인사]CSL, 한국 법인에 황세은 신임 대표 선임
- [인사]충북대병원 최미영 교수, 제18대 한국사시소아안과학회 회장 선출
- [인사]질병관리청 공무원 과장급 전보 (3/16)
- [인사]식약처 국·과장급 인사발령 (3/16)
- [인사]강동경희대학교병원 김동환 교수, 대한암재활학회 차기 회장 선출
- [인사]경희대학교병원 백종우 교수, 한국자살예방협회 회장 취임
- [인사]단국대병원 박재석 교수, 대한결핵 및 호흡기학회 회장 취임
- [동정]아주대병원 김장희 교수, 제19회 암 예방의 날 보건복지부 장관 표창 수상
- [동정]배현진 프로메디우스 대표, KIMES 2026 식약처 처장 표창 수상
- [동정]국립중앙의료원, ‘제19회 암 예방의 날’ 보건복지부장관 표창 수상
- [동정]고대 구로병원 허윤정 교수, 대한외과술기연구회 춘계학술대회서 ‘최우수상’ 수상
- [동정]유비케어, 김진태 대표 복지부 장관 표창 수상
- [동정]서울부민병원 박성철 센터장, 아시아태평양 경추연구학회 베스트 논문상 수상
- [동정]원광대병원, 메디컬 코리아 글로벌 헬스케어 유공 포상 대통령 표창 수상
- [동정]신신파스 아렉스, 2026 K-BPI 소염진통제 부문 8년 연속 1위
- [동정]한독여의사학술대상 수상자로 김봉옥 뿌리요양병원 명예원장 선정
- [동정]SK바이오-IVI, 美 오렌스타인 교수 등 ‘2026 박만훈상’ 수상자 선정 발표













