[신장내과] 증가하는 노인의 만성 신질환 일차의료 관리전략
- 이정은 help@medifonews.com
- 등록 2015-10-29 15:19:44

증가하는 노인의 만성 신질환
일차의료 관리전략
최근 전 세계적으로 노령인구의 비율이 증가하면서 2040년경이 되면 전 인구의 30%를 넘을 것으로 예상하고 있다. 1999년에 신장 기능을 평가하는 기준으로 신 사구체 여과율(glomerularfiltration rate, GFR)을 사용하는 공식이 대두됨으로써, 이전까지의 신기능을 측정했던 대표적인 방법인 혈청 크레아티닌(serum creatinine)을 대신하게 되었다.
GFR을 사용하게 됨으로써 노인에서 만성 신질환(chronic kidney disease, CKD)의
노화가 일어나면 신경화증(nephrosclerosis)이나 신원(nephron)의 감소, 신원 비대(nephron hypertrophy)와 같은 미세해부학적 변화(micro-anatomical change)가 일어나게 되고 kidney total volume의 감소, 신낭종 및 종양 등이 더 많아지고 커지는 등의 거대해부학적 변화(macro-anatomical change)가 일어나게 된다. 기능적으로도 40대 이후에는 GFR이 1년간 대략 1 ml/min/1.73㎡씩, 거의 10년간 7.5~9.5 ml/min/1.73㎡ 정도로 감소하여 30대에서 80대가 되면 GFR이 130 ml/min/1.73㎡에서 80 ml/min/1.73㎡ 정도로 감소한다고 한다.
그러면 노인 환자에서 만성 신질환을 어떻게 정의 내려야 하나 고민이 되는데 단순히 혈청 크레아티닌만을 체크하여 신장 기능을 평가하기보다는 Kidney Disease Improving Global Outcome (KDIGO) guideline에서는 estimated GFR (eGFR), Cockcroft-Gault 방정식, Modification of Diet in Renal Disease (MDRD), Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI), cystatin C를 이용한 GFR (eGFRcys) 등을 사용해서 같이 평가할 것을 권유하고 있다. 하지만 대학병원의 경우 진단검사의학과에서 상기 검사들에 대해 거의 함께 보고를 해주고 있으나, 개원가에서는 검사를 자꾸 보내기가 힘들 수 있다. 따라서 최근 스마트폰 등의 GFR calculator를 계산할 수 있는 여러 가지 어플리케이션이 많이 있으므로, 이를 활용하면 임상에서 보다 쉽게 신기능을 평가할 수 있을 것으로 생각된다.
노화와 관계된 신장에 대한 이해가 임상적으로는
매우 중요한데, 사실상 노화로 인한 사구체 여과율의 감소를 막을 수 있는 치료는 없으며, 오히려 남아 있는 functional nephron의 기능을 더욱
좋게 함으로써 사구체 여과율을 증가시키려는 치료는 사구체경화증(glomerulosclerosis) 등을
일으켜 더 위험할 수 있다고 한다. 그러나 노화와 관계되어 사구체 여과율이 감소된 경우, 그 사구체 여과율에 맞는 적정 용량을 사용하는 것이 필요하고, NSAID 계열의
진통제나
만성 신질환의 관리 방법
만성 신질환을 관리하는 방법은 대표적으로 혈압 및 혈당 관리, 알부민뇨의 관리, 빈혈, 칼슘, 인의 조절 등이 있다. 하지만 만성 신질환의 관리에 대한 대부분의 연구가 주로 70대 이상의 노령인구는 포함하고 있지 않아서 일반적인 관리 방법을 노인 환자에게 모두 적용시키기에는 어려움이 많으나 현재로서는 임상적인 경험을 바탕으로 적용해야 할 것 같다.
1. 혈압 조절
만성 신질환에 대한 관리의 첫 번째는 무엇보다도 혈압을 적절히 조절하는 것이다. 혈압을 낮추는 것은 만성 신질환의 어떤 단계에서도 매우 중요한 치료인데, 항고혈압 약제는 매우 여러 종류가 있지만 renin-angiotensin-aldosterone system (RAAS)을 억제하는 약제가 최우선의 선택이다. 2001년에 발표된 angiotensin receptor blocker (ARB)에 관한 대표적인 연구 중의 하나인 RENAAL study (Effects of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy)에서도 보면, losartan을 쓴 그룹에서 혈청 크레아티닌이 2배가 되는 경우나 말기 신부전 또는 사망에 이르는 경우 모두에서 대조군에 비해 20% 이상의 감소 효과를 보였음을 알 수 있다. 그리고 당뇨의 유무에 상관없이 모두에서 수축기 혈압을 낮추는 것이 결국 사구체 여과율의 감소를 덜하게 하는 것을 알 수 있었다.
만성 신질환 환자의 모든 경우에 혈압은 130/80 mmHg 이하로 낮추는 것이 좋겠으며, 당뇨가 있거나 당뇨가 없더라도 단백뇨가 있는 경우 ARB나 angiotensin converting enzyme inhibitor (ACEi)를 먼저 선택하는 것이 좋겠으며, 그 다음으로 이뇨제나 beta blocker, calcium channel blocker (CCB) 등을 고려하는 것이 좋겠고, 그 외에 단백뇨가 없거나 신 이식 환자의 경우는 어떤 약제를 써도 무방한 것으로 알려져 있다. 그러나 만성 신질환의 진행을 막는 데 있어서 ARB나 ACEi를 동시에 복합적으로 사용하는 것은 고칼륨혈증 등의 부작용의 증가로 추천되지 않는다. 특히 고령의 만성 신질환 환자에서는 이뇨제가 ARB 또는 ACEi의 혈압 낮추는 효과를 더욱 강화시킬 수 있으니 두 약제의 병합요법을 고려해 보는 것도 도움이 되겠으나, 다만 전반적인 컨디션이 좋지 않은 노인 환자의 경우에는 저나트륨혈증이나 저칼륨혈증 등이 발생하는 경우가 많으므로 약을 쓰기 전에 기본적으로 생화학적인 검사를 먼저 체크해 보는 것이 좋겠다.
Beta blocker나 non-dihydropyridine CCB 등은 negative inotropic과 chronotropic 효과가 있기 때문에 피하는 것이 좋겠다. Peripheral alpha blocker는 여성 노인 환자의 경우, 특히 고리형 이뇨제(loop diuretics)와 같이 쓸 경우 urinary incontinence가 발생할 수 있으므로 주의해야 한다.
65세 이상의 경우 140/90 mmHg 정도 이하로 혈압을 조절하면 되겠고, 80세가 넘는 경우에는 수축기 혈압이 145 mmHg까지도 괜찮다. 대부분 한 개 이상의 고혈압 약제를 필요로 하는 경우가 많으며, 주로 이뇨제와 CCB를 쓰는 것이 노인 환자에서는 효과적일 것으로 생각된다.
2. 알부민뇨의 조절
두 번째로는 알부민뇨의 관리가 매우 중요한데, 알부민뇨를 낮추는 것이 만성 신질환에서 신기능이 악화되는 속도를 지연시키는 것은 잘 알려진 사실이다. 알부민뇨는 신 손상의 표식자일 뿐 아니라 그 자체로 신기능을 악화시키기도 한다. 최근의 연구 결과를 보면 urinary albumin leakage의 증가가 monocyte Chemoattractant Protein-1 (MCP-1)이나 Regulated on Activation, Normal T Cell Expressed and Secreted (RANTES)와 같은 염증 반응을 자극시키는 것으로 알려져 있고 콜라젠이나 Transforming growth factor beta (TGF-β)와 같은 섬유화 과정(fibrotic process)도 가속화시킴으로 인해 비가역적인 신 손상을 일으키게 된다. RAAS blocker가 이러한 알부민뇨를 감소시키는 것은 잘 알려져 있으며 당뇨 환자나 비당뇨 만성 신부전 환자의 연구 모두에서 알부민뇨를 감소시키는 것이 장기적으로 신기능 보호의 가장 중요한 결정 요소였다. 따라서 RAAS blockade는 단지 혈압을 조절할 뿐 아니라 그 이상의 효과를 벗어나서 알부민뇨까지도 감소시킴으로 인해 신기능 보호 효과가 더 있음으로 생각된다.
3. 혈당 조절
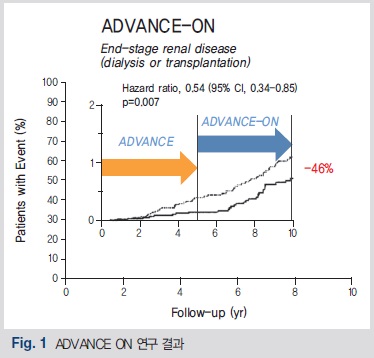
세 번째로는 혈당 조절이 중요하다. 제2형 당뇨 환자에서 혈당 조절에 대한 가장 대규모의 연구인 United Kingdom Prospective Diabetes Study (UKPDS) 연구에서 보면 공복혈당을 108 mg/dL 이하로 엄격히 조절을 한 intensive group과 270 mg/dL 정도로 조절을 한 conventional group을 비교한 결과 intensive group에서 당뇨병성 망막증, 당뇨병성 신경병증, 당뇨병성 신병증 등의 합병증 발생이 향상되었다는 결과를 보여 준다. 이와 비슷하게 최근에 발표된 ADVANCE-ON 연구에 의하면 이전에 엄격하게 혈당을 조절하여 신장이나 눈 등의 당뇨 합병증과 같은 major microvascular events를 감소시켰다는 ADVANCE 연구의 후속 연구인데, 이후 5년 정도 더 환자를 추적 관찰한 결과 말기 신부전으로 진행된 경우가 46%나 감소하였다는 보고도 있어 또 한번 엄격한 혈당 조절의 중요성을 말해 주고 있다(Fig 1).
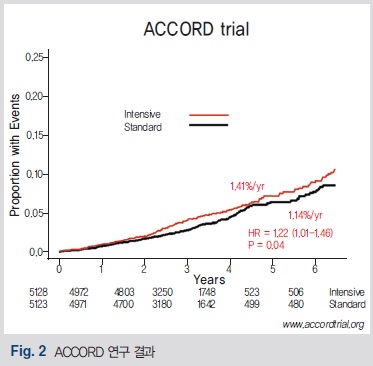
하지만 일부 ACCORD 연구 등에서는 너무 엄격한 혈당 조절이 저혈당 등을 일으킴으로써 오히려 사망률을 놓였다는 의견도 있어(Fig 2) 특히 노인이나 만성 신질환 환자에 대한 혈당 조절의 개념을 어떻게 해야 할지 의견이 분분하였다. 이에 KDIGO guideline에서는 당화혈색소를 7.0% 정도로 맞출 것을 권유하였고, 특히 저혈당의 위험이 있거나 기대 여명이 짧은 경우에는 오히려 7.0% 이상으로 맞출 것을 권유하였다.
또한 최근 당뇨병의 새로운 치료제 중의 하나인 dipeptidyl peptidase-4 inhibitor (DPP-4 inhibitor)는 glucagon-like peptide 1 (GLP-1)의 분해를 억제함으로써 췌장에서 인슐린 분비를 증가시키고 글루카곤 방출을 감소시킴으로 인해 혈당 강하의 효과가 있는 것으로 알려져 있다. 다양한 DPP-4 inhibitor가 있는데 그중에서도 linagliptin 등은 간에서 대사됨으로써 만성 신질환 환자에서 용량 조절이 필요 없다.
DPP-4 inhibitor가 말기 신부전으로의 진행을 지연시키는지에 대한 점은 잘 알 수 없으나 일부 연구에서 sitagliptin이 알부민뇨를 20% 정도로 감소시키며, 더욱 최근에 발표된 13개의 randomized control trial에 대한 메타 분석에서는 linagliptin이 알부민뇨, eGFR 50% 이상의 감소, 급성 신부전, 사망 등으로 구성된 renal end point를 16% 정도 감소시켰다는 연구 결과도 있어 종류별로 다르지만 DDP-4 inhibitor가 신기능 보호 효과도 있음을 알 수 있다.
4. 고지혈증의 관리
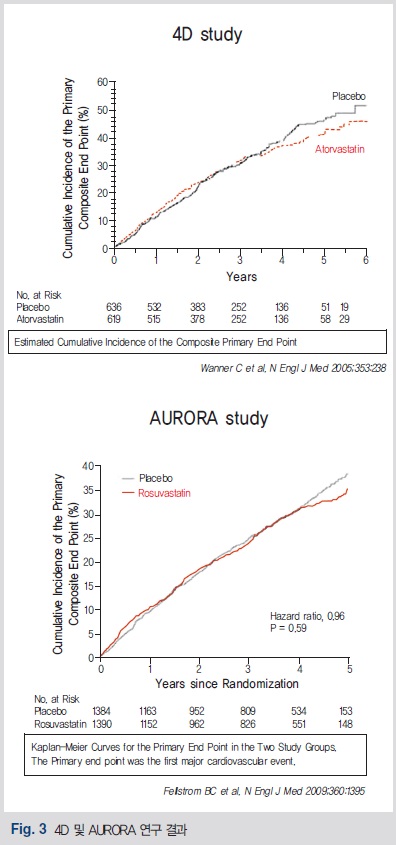
네 번째로는 고지혈증의 관리도 중요한데 투석 환자를 포함한 만성 신질환 환자에서 대규모로 시행된 대표적인 연구로 4D (atorvastatin), AURORA (rosuvastatin) 연구를 볼 수 있다(Fig. 3). 하지만 불행히도 이 두 연구 모두에서 만성 신질환 환자에서 만족할 만한 연구 결과를 보이지 못해 만성 신질환 환자에서 statin을 쓰는 데 대한 합리적인 근거를 발견할 수 없어 사실상 임상적으로 statin을 적용하기가 어려웠다.
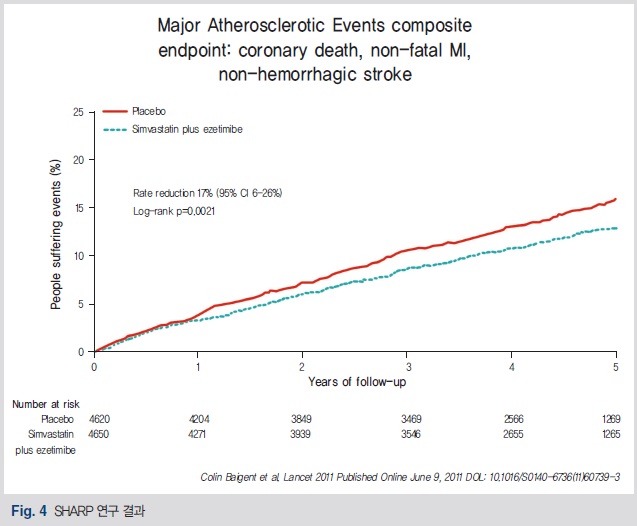
하지만 최근에 ezeimibe/simvastastin (vytorin)을 가지고 총 9,438명의 만성 신질환 환자를 대상으로 한 대규모 연구(the Study of Heart and Renal Protenction, SHARP)에서 총 5년에 걸쳐 진행한 결과 심혈관계 사망, 심근경색증, 비출혈성 뇌졸중 등의 합병증 발생이 17% 정도 감소된 결과를 보여 주어 만성 신질환 환자에서도 statin을 사용할 수 있는 근거를 마련해 주었다(Fig. 4).
5. 빈혈의 관리
그 외에 GFR이 60 ml/min/1.73㎡ 이하가 되면 빈혈이 발생하기 시작하며, 이러한 빈혈에 대한 치료가 만성 신질환의 진행을 늦추는 것으로 알려져 있어서 빈혈을 교정하는 것 또한 만성 신질환 관리의 중요한 부분이다. 따라서 만성 신질환이 의심이 되면 CBC (complete blood count), absolute reticulocyte count, serum ferritin, serum transferrin saturation (TSAT), serum vitamin B12, folate 등을 측정하여 빈혈에 대한 평가를 해야 하며, 빈혈로 진단이 되고 특히 TSAT가 30% 이하이고 ferritin이 500 ng/mL 이하이면 철분 제제를 경구나 정맥주사로 보충을 하는 것이 좋겠다. 만성 신질환 환자에서 혈색소 수치가 너무 증가해도 오히려 고혈압, 혈전 등이 발생할 수 있으므로 목표 혈색소 수치는 11.5 g/dL 이하로 맞추는 것이 좋겠다.
6. 칼슘과 인의 조절
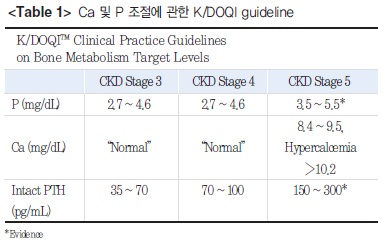
다음으로는 칼슘, 인 등의 관리가 중요한데 혈청 인이 증가하면 만성 신질환 환자의 사망률이 증가하며, 더불어 혈청 칼슘과 인의 곱이 증가해도 만성 신질환 환자에서 사망률이 증가하는 것으로 알려져 있어 이에 대한 관리가 중요하다. K/DOQI guideline에서는 만성 신질환 환자에서 단계에 따라 칼슘, 인 수치를 (Table 1)와 같이 권장하고 있다.
7. 저단백식이 및 저염식이
단백의 섭취 및 염분의 섭취가 만성 신질환의 정도를 악화시킬 수 있으므로 하루에 0.8 g/kg 정도의 저단백식이 및 저염식이(2 g/일)를 같이 강조하는 다각적인 관리가 필요하겠다.
만성 신질환 환자에서 주의해야 할 처방
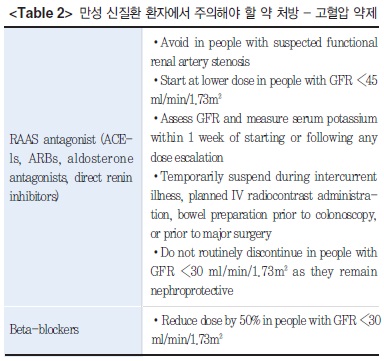
만성 신질환 환자에서 여러 약제들을 처방할 경우 주의해야 할 점이 많이 있는데, 그중 대표적으로 RAAS antagonist인 ARB나 ACEi 등의 경우, 처음 이 약제들을 처방하게 되면 일시적으로 GFR이 감소한다든지, 고칼륨혈증 등이 발생함으로써 만성 신질환 환자에서 부작용이 있을 수 있어 이러한 약제들을 처방하는 데 두려움이 있을 수가 있다. 하지만 이 두 약제 모두 임상적으로 환자에게 장기적으로 처방했을 경우 신기능 보호 효과가 있다는 확신이 들 경우 GFR이 45 ml/min/1.73㎡ 미만일 때도 소량으로 시작할 것을 권장하며, GFR이 30 ml/min/1.73㎡ 미만일 때도 서둘러서 중단하지 않을 것을 권유하고 있다. 또한 부작용 발생의 위험을 감소하고자 약제를 처방하고 1주 이내에 GFR, serum potassium 등을 꼭 측정할 것을 권장한다(Table 2).
그 이외에 NSAID의 경우 신독성이 있는 약제이므로 GFR이 30 ml/min/1.73㎡ 미만일 경우에는 처방을 피하는 것이 좋겠으며, 특히 노인 환자의 경우 대부분이 GFR이 60 ml/min/1.73㎡ 미만인 경우가 많으므로 장기적인 사용을 피하는 것이 좋겠다(Table 3).

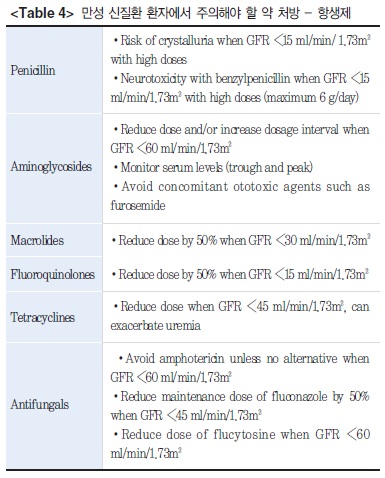
항생제의 경우에는 GFR에 따른 용량을 참고문헌 등을 통하여 찾아보고 사용할 것을 권유하며, 특히 aminoglycoside 계열의 항생제는 신독성이 심하므로 가급적 사용을 피하고, 더불어 이독성(ototoxic)이 있는 furosemide 계열과 같이 쓸 때 이독성이 더욱 발생하므로 병합 처방을 피하는 것이 좋겠다(Table 4).
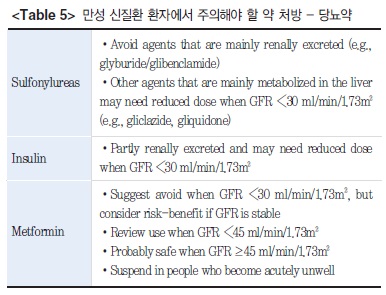
만성 신질환 환자에서 당뇨 약제를 처방하는 경우가 많은데 대표적인 약제 중에 주로 신장으로 배설되는 glyburide나 glibenclamide 계열의 sulfonylurea 제제는 피하며, GFR이 30 ml/min/1.73㎡ 미만일 경우에는 가급적이면 간으로 대사되는 gliclazide나 gliquidone 계열의 sulfonylurea를 사용할 것을 권유한다. Metformin의 경우에는 GFR이 30 ml/min/1.73㎡ 미만일 경우 유산 산증(lactic acidosis)을 유발할 수 있으므로 처방하지 않는 것이 좋겠다(Table 5).
그 외에 최근 건강검진의 증가로 인해
Gadolinium 제제를 쓰는 MRI의 경우 GFR이 15 ml/min/1.73㎡ 미만일 경우 드물긴 하나 nephrogenic systemic fibrosis (NSF) 등이 발생할 수 있다는 보고가 있고, 이는 상당히 치명적이기 때문에 매우 위험하여 가급적 MRI를 다른 검사로 대치하는 것을 또한 권장한다.
대장내시경의 경우에도 장세척제를 사용함으로써 심한 탈수 등을 일으켜 급성 신부전을 일으킬 수 있는데, 그중에서도 sodium phosphate를 포함한 장세척제가 acute phosphate nephropathy를 일으켜 만성 신질환 환자에서 투석 치료까지도 진행한 증례 보고가 꽤 있어 현재는 이를 포함한 장세척제는 금지되었다.
결론
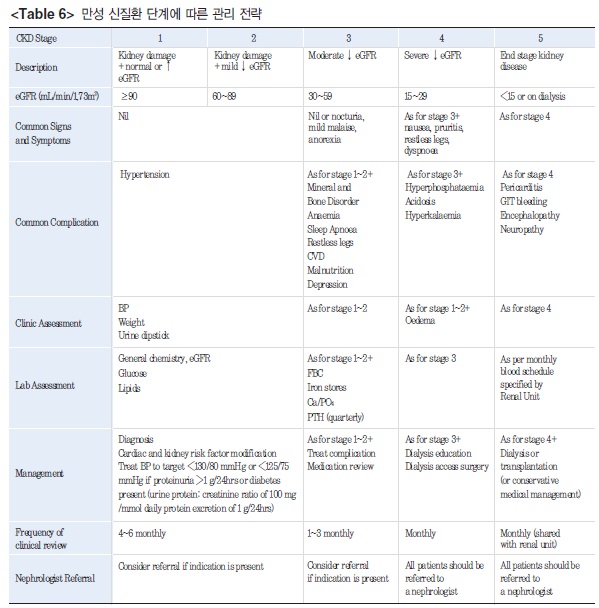
만성 신질환의 단계적인 관리를 통하여 단순히 노인들의 수명 연장을 도모하는 것이 아니라 노년기의 건강 관리를 적극적으로 함으로써 보다 건강한 노년기를 보낼 수 있도록 도움을 주는 것이 중요하다(Table 6).
출처: 디아트리트 VOL. 15 NO. 3 (p5996-6002)
- [동정]순천향대 부천병원 당뇨발 연구소, 서울국제창상학회 ‘최우수 구연상’ 수상
- [동정]경희대병원 유지욱 교수, 대한뇌혈관외과학회 최우수 학술상 수상
- [동정]고대 안암병원 김창곤 교수, 대한혈액학회 국제학술대회 최우수 포스터상 수상
- [인사]순천향대 부천병원 문종호 교수, ‘제19대 대한췌장담도학회 이사장’ 취임
- [인사]SK바이오, R&D 실행력 강화 위해 연구지원조직 정비 및 핵심인재 영입
- [인사]화순전남대병원 김인영 교수, 대한정위기능신경외과학회장 선임
- [동정]울산대학교병원 박정익 교수, ‘두산연강 간담췌외과학술상’수상
- [인사]원광대병원 김정우 교수, 대한견주관절학회 제34대 회장 취임
- [인사]일동제약그룹 정기승진인사 (4/1)
- [인사]한국산텐제약, 신임 대표이사에 김진희 대표 선임 (4/1)
- [인사]순천향대 부천병원 문종호 교수, ‘제19대 대한췌장담도학회 이사장’ 취임
- [인사]SK바이오, R&D 실행력 강화 위해 연구지원조직 정비 및 핵심인재 영입
- [인사]화순전남대병원 김인영 교수, 대한정위기능신경외과학회장 선임
- [인사]원광대병원 김정우 교수, 대한견주관절학회 제34대 회장 취임
- [인사]일동제약그룹 정기승진인사 (4/1)
- [인사]한국산텐제약, 신임 대표이사에 김진희 대표 선임 (4/1)
- [인사]일동제약, 새 R&D 본부장 박재홍 사장 선임
- [인사]고대 안암병원 진윤태 교수, 대한소화기암연구학회 신임 이사장 취임
- [인사]연세대학교 의료원 인사(4/1)
- [인사]메디톡스, 개발본부 총괄에 이태상 상무 영입
- [동정]순천향대 부천병원 당뇨발 연구소, 서울국제창상학회 ‘최우수 구연상’ 수상
- [동정]경희대병원 유지욱 교수, 대한뇌혈관외과학회 최우수 학술상 수상
- [동정]고대 안암병원 김창곤 교수, 대한혈액학회 국제학술대회 최우수 포스터상 수상
- [동정]울산대학교병원 박정익 교수, ‘두산연강 간담췌외과학술상’수상
- [동정]전북대병원 오영민 교수, 대한노인신경외과학회 ‘학술상’ 수상
- [동정]고대 안암병원 박민구 교수, 제43차 대한남성과학회 해외학술상 수상
- [동정]이대목동병원 정수연 교수, 대한후두음성언어의학회 ‘예송학술상’ 수상
- [동정]IVI 초대 사무총장 존 클레멘스 박사, 2026 캐나다 가드너상 수상
- [동정]고대 안암병원 정웅교 교수, 대한견·주관절의학회 최우수 학술상 수상
- [동정]고대 구로병원 이유정 교수, ‘제3회 의료진 의료기기 아이디어 쇼케이스’ 장려상 수상