혈액 부족에 직면한 병원, 어떻게 대응해야 할까?
대응 절차 수행 보고서 작성 · 피드백으로 다음 위기 대비해야
- 김경애 기자 seok@medifonews.com
- 등록 2018-12-17 05:50:00
대지진 등 대규모 재난으로 혈액 수요가 급증할 경우 의료기관에서는 수혈 우선순위 결정 · 자체 채혈 확대 등 평소와 다른 헌혈 수급 체계를 구축하게 된다.
보건복지부가 올해 5월 발표한 민 · 관 합동 혈액수급 위기대응 매뉴얼은 헌혈 가능 인구는 매년 감소하는 반면 고령 수혈자 수는 증가하는 등 해를 거듭할수록 혈액 공급이 어려워지는 상황에서 혈액 부족 시 의료기관이 혈액 수급 위기에서 벗어날 수 있도록 구체적 방향을 제시했다.
상기 매뉴얼에 대해 12월 7일 그랜드힐튼호텔서울 컨벤션센터에서 열린 대한수혈학회 · 질병관리본부 공동 심포지엄에서 가천대학교 의과대학 진단검사의학교실 김경희 교수(이하 김 교수)가 '혈액제제 부족 시 의료기관의 대처법' 주제로 발제했다.

보건복지부(이하 복지부)가 제작 · 관리해온 혈액공급 위기대응 매뉴얼은 복지부 생명윤리정책과 · 질병관리본부(이하 질본) 혈액안전감시과 협의 내용을 반영한 '민 · 관 합동 혈액수급 위기대응 매뉴얼'로 개정돼 금년 5월에 발표됐다. 주 개정 내용은 의료기관 내 응급혈액관리위원회 구성 및 민간의료기관에 대한 중앙비상혈액수급대책본부의 협조 사항이다.
상기 매뉴얼은 헌혈 급감, 국가 재난 등 대형 사고, 혈액원 정전 · 화재, 혈액공급서비스 중단 등으로 혈액 수급 장애 발생 시 안정적으로 혈액을 확보할 수 있도록 복지부 · 유관기관의 대응 절차 및 협조사항을 포함한다.
위기 경보 수준은 적혈구제제 재고량 기준으로 △5일 미만 '관심(Blue)' △3일 미만 '주의(Yellow)' △2일 미만 '경계(Orange)' △1일 미만 '심각(Red)' 단계로 구분한다. 혈액 수급에 비상이 걸리면 복지부는 자체 위기평가회의를 소집하여 위기 상황을 분석 · 평가한 후 유선 전화 · 팩스 등을 통해 위기경보 수준을 신속히 발령한다.
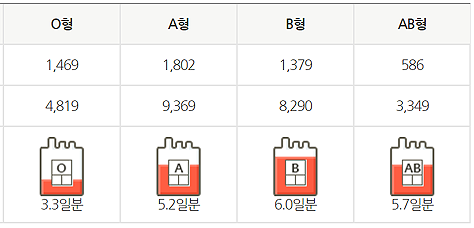
위기경보 단계마다 △복지부 △질본 혈액안전감시과 △대한적십자사(이하 적십자사) 혈액관리본부 △지방자치단체(이하 지자체) △의료기관 등 각 기관은 매뉴얼을 준수하여 적절한 조치를 취해야 한다.
관심(Blue) 단계에서 △복지부는 초기대응반을 운영하고, 현장 상황을 모니터링한다. △질본 혈액안전감시과는 혈액사용량 추이를 살피고, 혈액 재고 현황을 파악한다. △대한적십자사(이하 적십자사) 혈액관리본부는 현장상황실을 운영하여 헌혈의집 채혈 상황을 모니터링하고, 주요시설 복구계획을 수립 · 시행한다. △지방자치단체(이하 지자체)는 시 · 도 현장상황실을 운영한다.
주의(Yellow) 단계에서 △복지부는 상황대응반을 운영하고, 현장 상황을 24시간 모니터링하며, 혈액 수급 비상 계획을 수립한다. △질본 혈액안전감시과는 외상 · 응급센터 혈액보유량 변화를 집중 관리한다. △적십자사 혈액관리본부는 현장상황실을 통해 혈액원 간 비상수급체계를 가동하고 △시 · 군 · 구에서도 현장상황실을 운영한다.
이때 △의료기관에는 혈액원 자체 채혈이 적극적으로 권장되며, 응급혈액관리위원회를 소집하여 혈액 부족 단계에 따른 대처 계획을 수립한다. 응급혈액관리위원회에서는 단계별 혈액 재고량 · 혈액 사용량을 결정하고, 임상적 필요에 근거한 수혈 우선순위를 결정한다.
경계(Orange) 단계에서 △복지부는 비상 혈액 수급 체계를 마련하고 중앙비상혈액수급대책본부를 운영하는데, 심각(Red) 단계 돌입 시 중앙비상혈액수급대책본부장은 복지부 장관이 역임하며, 필요 시 행정안전부 중앙재난안전대책본부를 가동한다. 마찬가지로 경계 · 심각 단계에서 △적십자사 혈액관리본부에서도 비상혈액수급대책본부를 구성하여 단체 헌혈 · 등록헌혈자 헌혈을 요청하고, 혈액제제 공급 기능을 의료기관으로 이전한다. △지자체 또한 비상혈액수급대책본부를 운영한다.
경계 단계에서 △의료기관은 자체 채혈 확대 및 혈액 사용 감축과 더불어 단계별 혈액 재고량 · 혈액 사용량 · 수혈 우선순위를 결정하며, 교차시험 이후에 혈액 예약 시간을 감축한다. 심각 단계에 접어들면 자체 채혈 확대 · 혈액 사용 감축 활동 강화 등 이전 단계 활동을 더 강화하고, 모든 수혈 요청을 엄격하게 검토한 뒤 출고하며, 모든 상황에서 수혈 이외 대안을 고려한다.
 김 교수는 혈액제제 부족 시 의료기관이 대처계획을 수립할 경우 △응급혈액관리위원회 구성 · 운영 △적정 수혈을 통한 혈액 사용 감축 △혈액은행의 적정 재고 관리 △혈액원의 자체 채혈 독려 · 확대 등 크게 네 가지 사항이 필요하다고 강조했다.
김 교수는 혈액제제 부족 시 의료기관이 대처계획을 수립할 경우 △응급혈액관리위원회 구성 · 운영 △적정 수혈을 통한 혈액 사용 감축 △혈액은행의 적정 재고 관리 △혈액원의 자체 채혈 독려 · 확대 등 크게 네 가지 사항이 필요하다고 강조했다. 국가 혈액수급 위기대응 매뉴얼에 기반하여 응급혈액관리위원회는 혈액 부족 시 적정 혈액 사용 · 관리를 위한 의사소통 창구 기능을 한다. 해당 위원회에서는 위기 경보 수준을 원내에 공지하고, 기관 내 혈액 부족 대응 시스템을 활성화하며, 이미 존재하는 수혈관리위원회 · 재난 관련 위원회를 활용하거나 별도 구성할 수 있다.
의료기관에서는 적정 수혈을 통한 혈액사용 감축 활동을 해야 한다. 이를 위해 혈액 부족 단계별로 수혈 기준 · 수혈 우선순위를 마련하고, 수혈 요청에 대한 엄격한 검토 및 환자 혈액 관리를 통한 수혈 대체 방법 · 혈액 대체제 사용 등 수혈 이외 대안 고려를 수행한다.
혈액은행은 교차시험 이후 혈액 예약 시간 감축 · 혈액 부족 단계별 혈액 재고량 관리 등 적정 재고를 관리한다. 혈액원에서는 보호자 헌혈 · 직원 헌혈 등 자체 채혈을 독려한다.
국가별 혈액부족 단계를 비교해보면 △영국은 Green(정상), Pre-Amber(관심), Amber(주의 · 경계), Red(심각) △호주는 White Alert(관심), Yellow Activate(주의 · 경계), Red(심각), De-Activate(회복) △캐나다는 Green(정상), Green Advisory(관심), Amber(주의 · 경계), 심각(Red), Recovery Phase(회복) 수준으로 나뉜다.
이 중 캐나다의 혈액 부족 시 대응을 보면, 의료기관 응급혈액관리위원회는 책임 · 의사결정 과정 · 위원회 구성 등을 규정한다. 위원회는 병원의 장 및 임원진과 내과 · 외과 · 마취과 · 응급의학과 · 산부인과의 장, 간호부 등을 반드시 포함해야 한다.
△Amber 단계에서는 부족한 혈액제제의 사용 관리 · 모니터링을 위해 응급혈액관리위원회를 소집하고, 적절한 수준으로 재고량을 조정한다. 가이드라인을 벗어난 모든 혈액 요청은 혈액 담당 전문의 등이 검토하며, 혈액형별 재고를 국가 응급혈액관리위원회가 정한 빈도에 따라 캐나다 혈액원에 보고한다. △Red 단계에서는 긴급한 시술을 제외한 모든 시술의 수혈은 철저한 검토를 통해 이뤄진다. △Recovery Phase에서는 국가 · 지역의 응급혈액관리위원회와 지속적으로 접촉하고, 재고량을 적정 수준으로 천천히 올리며, 연기 · 취소한 처치를 단계적으로 재개한다. 4~6주 이내에 보고회를 열어 혈액 부족 시 국가 · 병원 계획 및 혈액원 정책 · 절차를 검토하고, 필요한 경우 개선하여 지속적인 향상을 도모한다.
김 교수는 각 의료기관 실정에 맞는 구체적인 혈액 부족 대응 계획을 수립하고, 혈액 부족 대응 절차 수행 보고서를 작성해 피드백해야 한다고 제언했다.
김 교수는 "△응급혈액관리위원회 구성 △위기경보 수준별 수혈 기준 · 수혈 우선순위 · 재고량 설정 △책임자 지정 · 검토 절차 등 수혈요청 검토 체계 마련이 필요하다. 또, 수혈 이외 대안을 평소 고려하여 부족 시 적용을 확대해야 하며, 민 · 관 합동 혈액수급 위기대응 매뉴얼에 기반한 혈액원 · 국가기관 간 긴밀한 협조체계 마련을 위해 매뉴얼 숙지 및 담당자 지정 · 업무 분담이 필요하다."며, "지정헌혈 · 직원 헌혈 독려를 위한 안내문 · 설명문 마련이 필요한데 일선 의료기관에서는 이를 보호자에게 설명하는 것이 굉장히 힘들다고 한다. 국가 차원에서 안내문 · 설명문 예시를 마련하고, 국가 마크가 있는 포스터를 제공하면 환자 · 보호자에게 설명하기가 수월할 것 같다."고 말했다.
김 교수는 "혈액 부족 후 놀란 가슴을 뒤로하고 그냥 넘어가는 경우가 많은데 혈액 부족 대응 절차 수행에 관한 보고서를 작성하고 피드백을 하는 게 중요하다. 부족 시기의 혈액사용량 · 재고량을 평상시와 비교하고, 혈액 부족이 환자 치료에 어떤 영향을 미쳤는지 파악해야 하며, 위기 · 회복 시기에 의료기관이 겪은 어려움을 기록해야 한다. 우리가 수행한 대응 활동이 적절했는지 평가하고 대응 계획이 적절했는지 검토하며, 필요한 경우 수정이 이뤄져야 한다."고 했다.
- [동정]건양대병원 김용석 의료정보원장, 국무총리 표창 수상
- [동정]일산백병원 이태승 교수, 대한소화기학회 ‘우수 구연상’ 수상
- [동정]제7회 ‘임세원 추모 의학상’에 고려대학교 구로병원 이문수 교수
- [동정]고대 안암병원 이형래 교수, 일본척추외과학회 국제학술대회에서 금상 수상
- [동정]프로메디우스, ‘WHO-ESCEO 혁신상’ 우승
- [동정]명지병원 피부과학교실, 대한피부과학회 춘계학술대회 ‘최우수 구연상’
- [동정]건양대병원 이상억 교수, ' 대전시장 표창' 수상
- [동정]충북대학교병원 신영덕 교수, 제54회 보건의 날, ‘충북도지사 표창’ 수상
- [부음]이의한 한국애브비 재무부 전무 빙부상
- [동정]경북의사회, 대한의사협회 모범지부 표창 16회 수상…10년 연속 쾌거
- [인사]범부처재생의료기술개발사업, 박장환 2대 사업단장 선임
- [인사]식약처 고위공무원 인사 (4/15)
- [인사]길병원 박기형 교수, 대한치매학회 이사장 취임
- [인사]휴온스바이오파마, 이정희 신임 대표 선임
- [인사]중앙대병원 이정규 교수, 대한성형안과학회 회장 취임
- [인사]동화약품, 신용재 중선파마 호치민 지사장 선임
- [인사]건강보험심사평가원 홍승권 신임 원장 임명
- [인사]고대 안산병원 신승용 교수, 순환기의공학회 이사장 취임
- [인사]순천향대 부천병원 문종호 교수, ‘제19대 대한췌장담도학회 이사장’ 취임
- [인사]SK바이오, R&D 실행력 강화 위해 연구지원조직 정비 및 핵심인재 영입
- [동정]건양대병원 김용석 의료정보원장, 국무총리 표창 수상
- [동정]일산백병원 이태승 교수, 대한소화기학회 ‘우수 구연상’ 수상
- [동정]제7회 ‘임세원 추모 의학상’에 고려대학교 구로병원 이문수 교수
- [동정]고대 안암병원 이형래 교수, 일본척추외과학회 국제학술대회에서 금상 수상
- [동정]프로메디우스, ‘WHO-ESCEO 혁신상’ 우승
- [동정]명지병원 피부과학교실, 대한피부과학회 춘계학술대회 ‘최우수 구연상’
- [동정]건양대병원 이상억 교수, ' 대전시장 표창' 수상
- [동정]충북대학교병원 신영덕 교수, 제54회 보건의 날, ‘충북도지사 표창’ 수상
- [동정]경북의사회, 대한의사협회 모범지부 표창 16회 수상…10년 연속 쾌거
- [동정]단국대병원 우승훈 교수, 아태갑상선수술학회 공식 저널 편집장 선출
- [화촉]김영천 신신제약 전무(영업본부장) 딸 (4/19)
- [화촉]김학경 지오영 병원영업본부 부사장 아들 (4/19)
- [화촉]이승구 이화의료원 홍보전략팀 사무원(3/21)
- [화촉]경남지오영 노순섭 부사장 딸 (12/27)
- [화촉]박진규 대한신경외과병원협의회 회장 딸 (12/14)
- [화촉]장규열 한림제약 사장 아들 (11/29)
- [화촉]배대길 종근당 홍보실장 딸 (11/9)
- [화촉]이애형 경기도약사회 대외협력본부장 아들 (10/18)
- [화촉]유재신 前 광주광역시약사회장 아들 (10/25)
- [화촉]오승주 前 현대약품 부사장 딸 (9/20)













